Classificatie ernst sinus pilonidalis
Uitgangsvraag
Hoe dient de uiteenlopende presentatie van sinus pilonidalis geclassificeerd te worden?
Aanbeveling
|
Overweeg onderstaande stadiëring te gebruiken, totdat er een classificatiesysteem is ontwikkeld en gevalideerd in Nederland.
|
||||||||||||||||||||
Overwegingen
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Zoals al eerder beschreven kan een valide classificatiesysteem van waarde zijn. Er wordt in Nederland geen classificatiesysteem gebruikt in de dagelijkse praktijk (Galema, 2020 – submitted NTvH). In de wereldwijde wetenschappelijke medische literatuur zijn meerdere classificatiesystemen voor sinus pilonidalis beschreven. Er wordt hierin geen verschil gemaakt tussen kinderen of volwassenen.
Gezien de aard van de uitgangsvraag is er geen literatuuranalyse uitgevoerd. Een recente systematische review van Beal (2019) is gebruikt om de uitgangsvraag te beantwoorden. In deze studie werden acht classificatiesystemen geanalyseerd op validiteit, betrouwbaarheid en toepasbaarheid. De kwaliteit van de studies werd beoordeeld volgens de COSMIN-checklist (Mokkink, 2010). In de onderstaande tabel zijn de classificatiesystemen in het kort samengevat (tabel 1).
Het aantal ‘midline pits’ en de aanwezigheid van eventuele laterale sinus openingen werd in alle classificaties op verschillende wijze genoemd en kwam dus niet overeen binnen de gelijkwaardige stadia/types. Het recidief (of de niet genezende wond na behandeling) werd in zeven classificatiesystemen genoemd (Lapsekili, 2013; Irkörücü, 2016; Doll, 2018; Quinodoz, 1999; Guner, 2016; Tezel, 2007; Awad, 2009; Karakaş, 2017), terwijl de asymptomatische sinus pilonidalis en het abces beiden in drie classificatiesystemen werden genoemd (Irkörücü, 2016; Quinodoz, 1999; Tezel, 2007). Slechts één classificatiesysteem gebruikte ook patiëntgebonden factoren in de classificatie zoals hirsutisme, geslacht en gewicht (Awad, 2009).
Een beoordeling volgens de COSMIN-checklist was niet mogelijk omdat geen enkele studie een analyse bevatte van de factoren uit de checklist. Beal (2019) concludeerde ook dat er geen bewijs is dat een van de genoemde classificatiesystemen een verband tussen eventuele subgroepen en de uitkomst na behandeling kan aantonen. Er kan volgens Beal (2019) dan ook geen classificatiesysteem worden aanbevolen op basis van de beschikbare literatuur.
De werkgroep is echter van mening dat er in de Nederlandse praktijkbehoefte is aan een classificatiesysteem. Dit kwam naar voren uit een landelijke enquête (Galema, 2021). De werkgroep adviseert derhalve het gebruik van een indeling die bruikbaar is voor de Nederlandse praktijk, totdat er een valide classificatiesysteem ontwikkeld is (tabel 2) en figuur 1 t/m 5).
Tabel 1 Classificatiesystemen uit studies geïncludeerd in Beal (2019)
|
Author |
Stage |
Definition |
|
|
Chavion (1999) |
Stage 1
|
This is the incidental discovery of one or more tiny midline orifices in the natal cleft. The edges are supple, epidermalised and not inflamed. The lesions are 1–2 mm in diameter. |
|
|
Stage 2
|
The patient has sought medical advice for spontaneous drainage and staining of underwear. Again there are orifices at the midline, catheterization of which induces drainage of pus and sometime hairs. A painless indurated area can be palpated over the well-drained cysts. |
||
|
Stage 3
|
Acute abscesses at the midline area. Inspection shows that they are pilonidal in origin. The stage is not important, but corresponds to the absence or interruption of the drainage of a pilonidal cavity. |
||
|
Stage 4 |
Chronic purulent discharge. There is painful swelling of the sacrococcygeal area with abundant discharge. Inflammatory channels progress laterally and often drain pus through secondary paramedian fistulas. |
||
|
Tezel (2007) |
Type I |
Asymptomatic pit(s) without a history of abscess and/or drainage |
|
|
Type II |
Acute pilonidal abscess |
||
|
Type III |
Pit(s) within the navicular area with a history of abscess and/or previous drainage |
||
|
Type IV |
Extensive disease where one or more sinus opening lies outside the navicular area. Such patients usually have a history of multiple abscess formation and drainages without definitive pilonidal surgery |
||
|
Type V |
Recurrent pilonidal sinus following any surgical treatment |
||
|
Irkörücü (2012) |
Type I (pit(s) on the natal cleft) |
Ia |
Asymptomatic one or more pit(s) on the natal cleft without a history of abscess |
|
Ib |
Symptomatic and / or more than one pit on the natal cleft |
||
|
Type II (pit(s) on either side of the natal cleft) |
IIa |
Distance to the natal cleft < 2.5 cm |
|
|
IIb |
Distance to the natal cleft more than 2.5 cm |
||
|
Type III |
Pits on both sides of the natal cleft |
||
|
Type IV |
Complex pilonidal disease with multiple pits on and beside the natal cleft |
||
|
Type V |
Recurrent pilonidal disease |
||
|
Awad (2009) |
Score 8-10 |
Score depends on number, site, size, duration of the sinus disease and either primary or recurrent. Each characteristic has a score number, either one or two according to the severity of the disease |
|
|
Score 11-13 |
|||
|
Score 14-16 |
|||
|
Lapsekill (2013) |
Grade 1 |
Primary pits within 1 cm lateral to midline |
|
|
Grade 2 |
Primary pits more than 1 cm outside the midline |
||
|
Grade 3 |
Pits under the imaginary line parallel to the anal canal in the area between anal canal and the end of the coccys |
||
|
Grade 4 |
Recurrences |
||
|
Guner (2016) |
Stage I |
Single pit in the midline, no lateral extension |
|
|
Stage II (>1 pits in the midline, no lateral extension) |
Stage IIa |
2–3 pits in the midline |
|
|
Stage IIb |
>3 pits in the midline |
||
|
Stage III |
Midline pit/pits plus lateral extension in one direction |
||
|
Stage IV |
Midline pit/pits plus lateral extension in both directions |
||
|
Stage R |
Recurrent PSD following surgery |
||
|
Karakas (2016) |
Type I |
Ia |
Limited at intergluteal sulcus with single sinus orifice |
|
Ib |
Limited at intergluteal sulcus with more than one sinus orifice |
||
|
Type II
|
Orifices of sinus or fistula extent from intergluteal sulcus to right/left gluteal region |
||
|
Type III |
IIIa |
Orifices of sinus or fistula extent from intergluteal sulcus to lomber region |
|
|
IIIb |
Orifices of sinus or fistula extent from intergluteal sulcus to perianal region |
||
|
Type IV |
Complex pilonidal sinus (orifices of sinus or fistula extent from intergluteal sulcus to lomber and/or perianal and/or gluteal region) |
||
|
Type V |
Recurrent pilonidal sinus |
||
|
Type VI |
Non-sacrococcygeal pilonidal sinus (umbilical, interdigital, genital, breast or eyelid) |
||
|
Doll (2018), PLLATIN classification |
P |
Proximity to anus (in cm) |
|
|
L |
Length from distal to proximal sinus (in cm); in recurrences scar length |
||
|
LAT |
Lateral opening distance form midline (in cm) |
||
|
I |
Infection retention (binary) |
||
|
N |
Number of previous definitive surgery attempts |
||
Tabel 2 Voorstel stadiëring voor sinus pilonidalis
|
Stadium |
Definitie |
|
Simpele sinus pilonidalis |
|
|
Type I: Ia |
Een of meer pits in het midden van de bilnaad zonder klachten. Een of meer pits in het midden van de bilnaad met klachten. |
|
Type II: |
Acuut pilonidaal abces |
|
Complexe sinus pilonidalis |
|
|
Type III: |
Type 1b + een of meer sinus openingen lateraal van de bilnaad. Deze sinus openingen bevatten meestal granulatieweefsel, bloed en of pus. Ze zijn meestal eenzijdig maar kunnen zich ook bilateraal presenteren. Overweeg de mogelijkheid van hidradenitis suppurativa als er meerdere laterale sinus openingen zijn. |
|
Recidiverende sinus pilonidalis |
|
|
Type IV: |
Recidief sinus pilonidalis na eerdere chirurgische behandeling (exclusief drainage van abces) |
|
Chronische niet genezende wond |
|
|
Type V: |
Chronische (meestal hypergranulerende) niet genezende wond in het midden van de bilnaad na eerdere chirurgie |
Figuur 1 Type I: Een of meer pits in het midden van de bilnaad zonder (Ia)/met (Ib) klachten (simpele sinus pilonidalis)

Figuur 2 Type II: Acuut pilonidaal abces
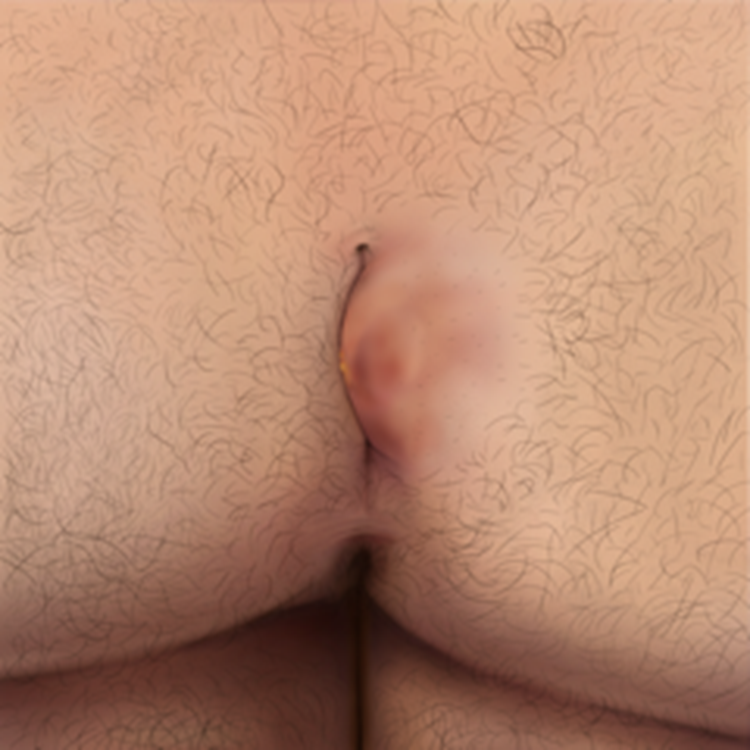
Figuur 3 Type III: Type 1b + een of meer sinus openingen lateraal van de bilnaad (complexe sinus pilonidalis)

Figuur 4 Type IV: Recidiverende sinus pilonidalis na eerdere chirurgische behandeling (exclusief drainage van abces)

Figuur 5. Type V: Chronische (meestal hypergranulerende) niet genezende wond in het midden van de bilnaad na eerdere chirurgie

Waarden en voorkeuren van patiënten (en evt. hun verzorgers)
Een (valide) classificatiesysteem kan van belang zijn voor de patiënt, omdat wellicht het type behandeling hiervan af kan hangen. De duur tot wondgenezing en de kans op recidief kunnen namelijk erg verschillen per type chirurgische behandeling. Deze uitkomsten hebben mogelijk invloed op de kwaliteit van leven. Een valide classificatiesysteem dat enige correlatie heeft met de uitkomstmaten zou een hulpmiddel kunnen zijn bij de keuze voor een behandelmethode. Dit voorkomt over- dan wel onder behandeling. De werkgroep is van mening dat er geen subgroepen te herkennen zijn waarvoor het gebruik van een classificatiesysteem geen waarde heeft.
Kosten (middelenbeslag)
Indien er een (valide) classificatiesysteem gebruikt wordt zou dit invloed kunnen hebben op de kosten. Door een betere behandelkeuze kan de tijd tot wondgenezing en kans op recidiefvorming mogelijk worden gereduceerd. Dit leidt tot minder ziekenhuisbezoek, minder gebruik van (verband)middelen en een reductie in het aantal behandelingen. Door de vermindering van de ziektelast zal ook het ziekteverzuim afnemen wat voordelig is voor de maatschappij. De werkgroep is van mening dat er geen subgroepen te herkennen zijn waarvoor het gebruik van een classificatiesysteem geen waarde heeft m.b.t. de kosten.
Aanvaardbaarheid, haalbaarheid en implementatie
De haalbaarheid en aanvaardbaarheid van de classificatiesystemen die beschreven zijn in Beal (2019) is niet onderzocht. Wellicht dat een consensus meeting onder experts zou kunnen bijdragen aan de ontwikkeling van een bruikbaar classificatiesysteem dat geschikt is voor de Nederlandse praktijk. Het zelf ontwikkelen en valideren van een voor de Nederlandse praktijk toepasbaar classificatiesysteem leidt tot een breed gedragen classificatiesysteem, hetgeen essentieel is voor een eenduidige behandeling en betrouwbaar wetenschappelijk onderzoek. Eventuele belemmerende factoren op het gebied van de implementatie van een classificatiesysteem zijn artsen die de classificatie niet zinvol vinden en/of niet willen gebruiken (acceptatie). Het is echter wel mogelijk de artsen in opleiding het gebruik hiervan te laten initiëren en zo langzaam te laten inbedden in de chirurgische praktijk.
Rationale van de aanbeveling: weging van argumenten voor en tegen de interventies
Een gevalideerd classificatiesysteem kan leiden tot het toespitsen van de behandeling op de ernst van de ziekte. Door een betere behandelkeuze kan de tijd tot wondgenezing en kans op recidiefvorming mogelijk worden gereduceerd en over- of onder behandeling voorkomen. Tevens kan zo’n classificatiesysteem de kans op heterogeniteit in wetenschappelijk onderzoek verkleinen. Daarnaast is er gebleken uit een landelijk uitgevoerde enquête dat er behoefte is aan een indeling naar ziekte presentatie (Galema, 2021). De werkgroep adviseert derhalve het gebruik van een indeling die bruikbaar is voor de Nederlandse praktijk, totdat er een valide classificatiesysteem ontwikkeld is
De gekozen sterkte voor de aanbeveling is zwak, er is namelijk geen gevalideerd classificatiesysteem beschikbaar.
Onderbouwing
Achtergrond
Sinus pilonidalis komt regelmatig voor in Nederland. Jaarlijks vinden er zo’n 8000 operaties plaats (Nederlandse Zorgautoriteit, 2020). De presentatie van deze aandoening is erg uiteenlopend. Een simpele sinus pilonidalis bestaat uit een beperkt aantal openingen in de middellijn van de bilnaad met beperkte klachten of zonder klachten (asymptomatisch). Een complexere vorm van de ziekte kenmerkt zich door een uitgebreide ontsteking met ook fistelopeningen buiten de middellijn. Een recidiverende sinus pilonidalis kan als een aparte entiteit gezien worden (Guner, 2016). Het is discutabel of de chronische niet genezende wond in de bilnaad na eerdere behandeling voor een sinus pilonidalis als recidief moet worden geclassificeerd of als aparte entiteit. Tot slot kennen we ook de geabcedeerde sinus pilonidalis als weer een andere presentatie van het sinus pilonidalis ‘spectrum’.
Het is de vraag of er in de Nederlandse praktijk een classificatiesysteem toegepast zou moeten worden om deze uiteenlopende presentatie van sinus pilonidalis te classificeren. Een classificatiesysteem kan helpen bij het bepalen van de ernst en daarmee mogelijk de prognose en bij het doen van wetenschappelijk onderzoek. Het is de vraag of een classificatiesysteem uiteindelijk ook kan helpen bij het bepalen van de behandeling, dit is wereldwijd nog niet goed wetenschappelijk uitgezocht.
Conclusies
|
- GRADE |
No systematic search of the literature was performed, because of the nature of the question, which cannot be searched for using PICO. |
Samenvatting literatuur
Description of studies
Not applicable.
Results
Not applicable.
Level of evidence of the literature
Not applicable.
Zoeken en selecteren
For this clinical question, no systematic search of the literature was performed, because of the nature of the question, which cannot be searched for using PICO. A recent systematic review of Beal (2019) was known in the working group, which reviews classification systems of pilonidal sinus. There was consensus in the working group that this review could be used, and is therefore described in the considerations (Overwegingen).
Relevant outcome measures
Not applicable.
Search and select (Methods)
Not applicable.
Results
Not applicable.
Referenties
- Awad, M. M., Abd Elbaset, A., Ebraheem, S., Tantawy, E., Abd Elhafez, M., & Elsayed, A. M. (2009). A scoring system as a method to evaluate pilonidal sinus disease to make an easy decision for its management. Indian journal of plastic surgery: official publication of the Association of Plastic Surgeons of India, 42(1), 43.
- Beal, E. M., Lee, M. J., Hind, D., Wysocki, A. P., Yang, F., & Brown, S. R. (2019). A systematic review of classification systems for pilonidal sinus. Techniques in Coloproctology, 23(5), 435-443.
- Doll, D., & Vassiliu, P. (2018). Another Pilonidal classification-PLLATIN. Pilonidal Sinus Journal, 4(1), 1-3.
- Galema, H., Vles, W., Gosselink, M., Schouten, R., Smeenk, R., Toorenvliet, B. (2021) Huidige behandeling van sinus pilonidalis in Nederland. Ned Tijdschr v Heelkunde, 30(1), 20-23.
- Guner, A., Cekic, A. B., Boz, A., Turkyilmaz, S., & Kucuktulu, U. (2016). A proposed staging system for chronic symptomatic pilonidal sinus disease and results in patients treated with stage-based approach. BMC surgery, 16(1), 18.
- Irkörücü, O., Bayhan, Z., Zeren, S., Duzgun, S. A., & Ucar, B. I. (2017). Management for pilonidal disease: before you compare, use a classification system. Asian journal of surgery.
- Karakaş DÖ, Yılmaz İ, Hazer B, Dandin Ö, Sücüllü İ, Sinüs P et al (2017) Congress of Turkish colon and rectal surgery on 19–23. Color Dis 27:65–6.
- Lapsekili E, Coskun M, Oztas M, Urkan M, Can MF (2013) A classification proposal for the sacrococcygeal pilonidal sinus disease (SPSD). Eur Surg Res 50(SUPPL. 1):144.
- Mokkink, L. B., Terwee, C. B., Patrick, D. L., Alonso, J., Stratford, P. W., Knol, D. L., ... & De Vet, H. C. (2010). The COSMIN checklist for assessing the methodological quality of studies on measurement properties of health status measurement instruments: an international Delphi study. Quality of life research, 19(4), 539-549.
- Nederlandse Zorgautoriteit (2020). Open data van de Nederlandse Zorgautoriteit. https://www.opendisdata.nl/
- Tezel, E. (2007). A new classification according to navicular area concept for sacrococcygeal pilonidal disease. Colorectal Dis, 9, 575-576.
- Wysocki, A. P., Andersson, R. E., Gips, M., Girgin, M., Guner, A., Immerman, S., ... & Senapati, A. (2018). Towards a classification for sacrococcygeal pilonidal disease–Berlin 2017. Pilonidal Sinus Journal, 4(1), 5-12.
- Quinodoz, P. D., Chilcott, M., Grolleau, J. L., Chavoin, J. P., & Costagliola, M. (1999). Surgical treatment of sacrococcygeal pilonidal sinus disease by excision and skin flaps: the Toulouse experience. European Journal of Surgery, 165(11), 1061-1065.
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 12-09-2022
Laatst geautoriseerd : 12-09-2022
Geplande herbeoordeling : 12-09-2027
Algemene gegevens
De richtlijn werd ter goedkeuring aangeboden aan de Hidradenitis Patiënten Vereniging.
De ontwikkeling/herziening van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodule.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2020 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg voor patiënten met sinus pilonidalis.
Werkgroep
- Dr. R.M. Smeenk, chirurg, Albert Schweitzer Ziekenhuis te Dordrecht (voorzitter), NVvH
- Dr. B.R. Toorenvliet, chirurg, Ikazia Ziekenhuis te Rotterdam, NVvH
- Dr. C.E.J. Sloots, kinderchirurg, Erasmus MC Sophia te Rotterdam, NVvH
- Dr. O. Lapid, plastisch chirurg, Amsterdam UMC te Amsterdam, NVPC
- Dr. H.H. van der Zee, dermatoloog, Erasmus MC te Rotterdam, NVDV
- Drs. W. Bötger, bedrijfsarts, bedrijfsarts te Heerenveen, NVAB
- Drs. S. Janssen, verpleegkundig specialist wondzorg, Elkerliek Ziekenhuis, V&VN
- F. Das, patiëntvertegenwoordiger, Hidradenitis Patiënten Vereniging
Meelezers:
- Dr. I.M. Wichers, huisarts en senior wetenschappelijk medewerker NHG
Met ondersteuning van:
- Drs. A.L.J. Kortlever-van der Spek, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. A. van der Hout, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
Tabel 1. Overzicht van de belangen
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Robert Smeenk (voorzitter) |
Chirurg, Albert Schweitzer Ziekenhuis te Dordrecht |
- Copromotor (samen met Boudewijn Toorenvliet) onderzoek naar sinus pilonidalis (financiering ASZ-vriendenfonds en stipendium) |
Geen |
Niet van toepassing |
|
Wilfred Bötger |
Bedrijfsarts, zelfstandig gevestigd, te Heerenveen |
Geen |
Geen |
Niet van toepassing |
|
Francine Das |
Bestuurslid Hidradenitis Patiënten Vereniging |
Geen |
Geen |
Niet van toepassing |
|
Sandra Janssen |
Verpleegkundig Specialist Wondzorg, Elkerliek Ziekenhuis te Helmond |
- Docent en afstudeerbegeleider wondopleidingen zorgacademie Radboud UMC en Erasmus MC |
Geen |
Niet van toepassing |
|
Oren Lapid |
Plastisch Chirurg, Amsterdam UMC te Amsterdam |
– Werkzaam als ZZP – klein chirurgie en consulent |
Geen |
Niet van toepassing |
|
Pim Sloots |
Kinderchirurg, Erasmus MC-Sophia Kinderziekenhuis, te Rotterdam |
Geen |
Geen |
Niet van toepassing |
|
Boudewijn Toorenvliet |
Chirurg, Ikazia Ziekenhuis te Rotterdam |
- Chirurg, Heelkunde Instituut Nederland - Chirurg, IDR, Defensie - Hoofdonderzoeker Right studie (onderzoek naar de chirurgische behandeling van het rechtzijdige coloncarcinoom; financieringsaanvraag loopt nog) - Copromotor (samen met Robert Smeenk) onderzoek naar sinus pilonidalis (financiering ASZ-vriendenfonds en stipendium) |
Geen |
Niet van toepassing |
|
Hessel van der Zee |
Dermatoloog |
- Medisch adviseur Hidradenitis Patiënten Vereniging - Medisch adviseur en spreker voor Abbvie, Novartis, InflaRX en Insmed |
Geen |
Niet van toepassing |
Inbreng patiëntenperspectief
Via de Patiëntenfederatie Nederland is contact gezocht met Huid Nederland (koepelorganisatie voor alle huid gerelateerde aandoeningen). Via Huid Nederland is de Hidradenitis Patiënten Vereniging (HPV) verzocht te participeren in de werkgroep. Er is geen patiëntenorganisatie voor patiënten met sinus pilonidalis, maar veel patiënten met hidradenitis suppurativa hebben, of hadden, ook sinus pilonidalis. HPV heeft deelgenomen aan de werkgroep en de verkregen input is meegenomen bij het opstellen van de uitgangsvragen en de keuze voor de uitkomstmaten.
De HPV heeft middels subsidie van de KIDZ-gelden bij circa 300 sinus pilonidalis patiënten een enquête afgenomen over hun aandoening en behandeling. De antwoorden zijn meegenomen bij het beschrijven van het patiëntenperspectief in de overwegingen. De vragenlijst en reacties zijn te vinden in bijlage 1. De conceptrichtlijn is tevens ter commentaar voorgelegd aan de HPV. De binnengekomen commentaren zijn beoordeeld en (indien nodig) verwerkt.
Wkkgz & Kwalitatieve raming van mogelijke substantiële financiële gevolgen
Bij de richtlijn is conform de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) een kwalitatieve raming uitgevoerd of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling zijn richtlijnmodules op verschillende domeinen getoetst (zie het stroomschema op de Richtlijnendatabase).
Uit de kwalitatieve raming blijkt dat er [waarschijnlijk geen/ mogelijk] substantiële financiële gevolgen zijn, zie onderstaande tabel.
Tabel 2. Kwalitatieve raming
|
Module |
Uitkomst kwalitatieve raming |
Toelichting |
|
Module Classificatie ernst sinus pilonidalis |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen substantiële financiële gevolgen verwacht. |
|
Module Sinus pilonidalis en hidradenitis suppurativa |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen substantiële financiële gevolgen verwacht. |
|
Module Behandeling sinus pilonidalis |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen substantiële financiële gevolgen verwacht. |
|
Module Type verschuivingsplastiek |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen substantiële financiële gevolgen verwacht. |
|
Module Laserontharing |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen substantiële financiële gevolgen verwacht. |
|
Module Behandeling niet genezende hypergranulerende wond |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen substantiële financiële gevolgen verwacht. |
|
Module Etiologie, risicofactoren en preventieve adviezen |
Geen substantiële financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen substantiële financiële gevolgen verwacht. |
Methode ontwikkeling
Evidence based
Implementatie
|
Aanbeveling |
Tijdspad voor implementatie: 1-3 jaar of >3 jaar |
Verwacht effect op kosten |
Randvoorwaarden voor implementatie (binnen aangegeven tijdspad) |
Mogelijke barrières voor implementatie1 |
Te ondernemen acties voor implementatie2 |
Verantwoordelijken voor acties3 |
Overige opmerkingen |
|
Overweeg onderstaande stadiëring (zie tabel aanbeveling) te gebruiken, totdat er een classificatiesysteem is ontwikkeld en gevalideerd in Nederland.
|
<1 jaar |
Mogelijk reductie |
Acceptatie van het classificatiesysteem door medisch specialisten |
Acceptatie van het classificatiesystem door medisch specialisten |
Publicatie van de richtlijn
|
NVvH |
- |
- Barrières kunnen zich bevinden op het niveau van de professional, op het niveau van de organisatie (het ziekenhuis) of op het niveau van het systeem (buiten het ziekenhuis). Denk bijvoorbeeld aan onenigheid in het land met betrekking tot de aanbeveling, onvoldoende motivatie of kennis bij de specialist, onvoldoende faciliteiten of personeel, nodige concentratie van zorg, kosten, slechte samenwerking tussen disciplines, nodige taakherschikking, etc.
- Denk aan acties die noodzakelijk zijn voor implementatie, maar ook acties die mogelijk zijn om de implementatie te bevorderen. Denk bijvoorbeeld aan controleren aanbeveling tijdens kwaliteitsvisitatie, publicatie van de richtlijn, ontwikkelen van implementatietools, informeren van ziekenhuisbestuurders, regelen van goede vergoeding voor een bepaald type behandeling, maken van samenwerkingsafspraken.
- Wie de verantwoordelijkheden draagt voor implementatie van de aanbevelingen, zal tevens afhankelijk zijn van het niveau waarop zich barrières bevinden. Barrières op het niveau van de professional zullen vaak opgelost moeten worden door de beroepsvereniging. Barrières op het niveau van de organisatie zullen vaak onder verantwoordelijkheid van de ziekenhuisbestuurders vallen. Bij het oplossen van barrières op het niveau van het systeem zijn ook andere partijen, zoals de NZA en zorgverzekeraars, van belang.
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Knelpuntenanalyse en uitgangsvragen
Tijdens de voorbereidende fase inventariseerde de werkgroep de knelpunten in de zorg voor patiënten met een sinus pilonidalis.
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep concept-uitgangsvragen opgesteld en definitief vastgesteld.
Uitkomstmaten
Na het opstellen van de zoekvraag behorende bij de uitgangsvraag inventariseerde de werkgroep welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. Hierbij werd een maximum van acht uitkomstmaten gehanteerd. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor zoeken en selecteren van literatuur en de beoordeling van de risk-of-bias van de individuele studies is te vinden onder ‘Zoeken en selecteren’ onder Onderbouwing. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/). De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
Tabel 3. Mate van zekerheid per niveau van bewijskracht.
|
Definitie |
|
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals aanvullende argumenten uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
Tabel 4. Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Organisatie van zorg
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijnmodule is expliciet aandacht geweest voor de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van deze specifieke uitgangsvraag zijn genoemd bij de overwegingen.
Commentaar- en autorisatiefase
De conceptrichtlijnmodule werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijnmodule aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijnmodule werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie of goedkeuring en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593. doi: 10.1136/bmjopen-2017-018593. PubMed PMID: 29150475; PubMed Central PMCID: PMC5701989.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184; PubMed Central PMCID: PMC6542664.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. http://richtlijnendatabase.nl/over_deze_site/over_richtlijnontwikkeling.html
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55. doi: 10.1016/j.jclinepi.2015.11.017. Epub 2016 Jan 6. Review. PubMed PMID: 26772609.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
