Primair gesloten wond onbedekt laten
Uitgangsvraag
Vanaf welk moment mag een primair gesloten wond onbedekt worden gelaten?
Aanbeveling
De werkgroep raadt een bedekkend verbandmateriaal bij primair gesloten wonden af.
Een wondbedekker dient uitsluitend te worden overwogen;
- om exsudaat of transsudaat op te vangen;
- indien een patiënt hieraan de voorkeur geeft, ook al is deze geïnformeerd over het feit dat het bedekken van de wond het infectierisico niet vermindert en het verwijderen of verwisselen van verbandmateriaal extra pijn kan veroorzaken.
Overwegingen
Veiligheid
- Consistent tonen bovenbeschreven studies geen verschillen in infecties. Het is dan ook niet aannemelijk dat patiënten een veiligheidsrisico (infectie) lopen door het direct postoperatief onbedekt laten van de schoon gecontamineerde, primair gesloten postoperatieve wonden.
- Daarnaast ontstaat er kort na de postoperatieve periode een fibrinelaag die de wond beschermt tegen micro-organismen van buiten (Collins 2010).
Patiëntenperspectief
- Een klinische richtlijn uit Engeland (NICE 2008) beschrijft de preventie en behandeling van postoperatieve chirurgische wondinfecties. Deze NICE richtlijn adviseert minimaal de eerste 48 uur een verband om exsudaat op te vangen en langer bij blijvende lekkage (NICE 2008). De werkgroep sluit zich aan bij deze aanbeveling indien dit verband wordt aangebracht om exsudaat of transsudaat op te vangen, echter niet om wondinfectie te voorkomen.
- Daarnaast kunnen patiënten ervoor kiezen om niet visueel geconfronteerd te worden met hun operatiewond.
- Wanneer bij kinderen toch een verband wordt gebruikt, dient rekening gehouden worden met de pijnlijke verbandwissels of het verwijderen van een verband.
- Op basis van een patiëntenonderzoek (bijlage Inventarisatie patiëntenervaringen met acute wonden) vinden patiënten het belangrijk dat informatie wordt gegeven over
Professioneel perspectief
- Er is geen onderzoek van voldoende kwaliteit die het verschil in wondinfecties heeft onderzocht wanneer een wond onbedekt wordt gelaten.
Onderbouwing
Conclusies
|
Low |
In de tweedelijns zorg wordt geen verschil in infectiekans gevonden wanneer postoperatieve primair gesloten wonden, bij volwassen en kinderen, worden bedekt met een verbandmateriaal in vergelijking met het onbedekt laten of het insmeren van de wond met vaseline, direct na tot 48 uur na het sluiten van de wond.
Low quality of evidence GRADE (Law 1987, Phan 1993, Merei 2004, Meylan 2001, Koué 2008, Chrintz 1989, Edwards 1967) |
Samenvatting literatuur
Infectierisico – wanneer wonden direct onbedekt worden gelaten
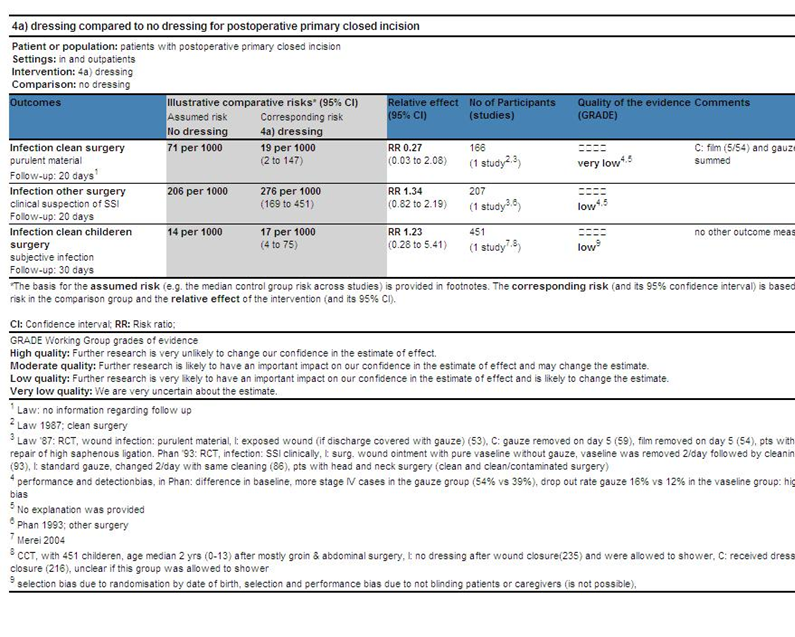
Eén Cochrane SR beschrijft de effectiviteit van verschillende wondmaterialen ter voorkoming van wondinfecties bij primair gesloten chirurgische wonden (Dumville 2011). Van deze SR zijn twee van de 16 studies van toepassing voor deze richtlijn. In deze twee studies werden bij 319 patiënten met primair gesloten (schone en schoon-gecontamineerde) wonden in de tweedelijnszorg gaas of folieverbanden vergeleken met het direct postoperatief onbedekt laten of uitsluitend aanbrengen van vaseline op de wond (Law 1987, Phan 1993). In beide RCT’s werd geen significant verschil in aantallen infecties aangetoond (respectievelijk RR 0,27; 95% BI 0,03 tot 2,08 en RR 1,34; 95% BI 0,82 tot 2,19). Aanvullend is er een CCT met 451 kinderen gevonden in de tweede lijn die het bedekt of niet bedekt laten van schone postoperatieve wonden direct na lies- of buikchirurgie vergeleek (Merei 2004). Ook in deze studie werd geen significant verschil (RR 1,23; 95% BI 0,28 tot 5,41) in het aantal postoperatieve infecties gevonden (Merei 2004).
Infectierisico – wanneer wonden na 24 uur onbedekt worden gelaten
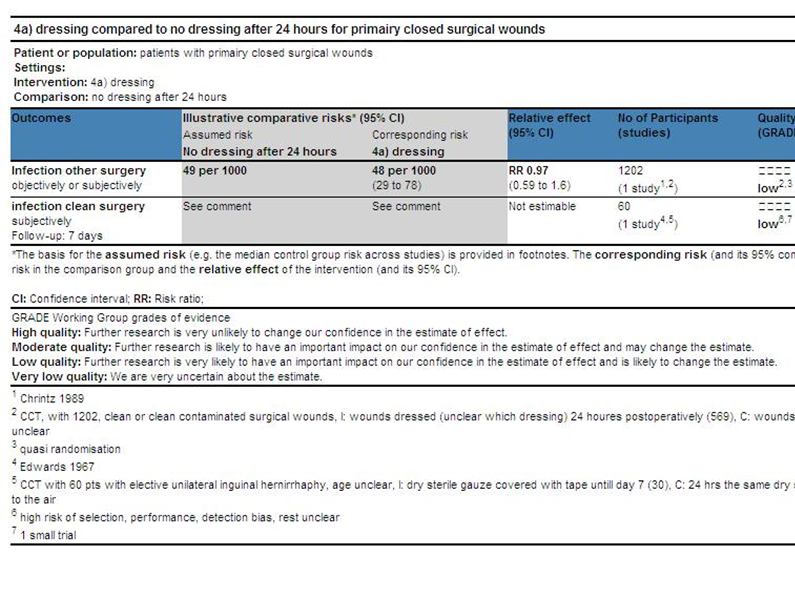
In een kleine CCT werd bij 60 volwassen patiënten met primair gesloten postoperatieve schone wonden (na liesbreukchirurgie) een droog verband (steriel gaas) met het onbedekt laten van de wond na 24 uur met elkaar vergeleken (Edwards 1967). In beide groepen zijn geen infecties gerapporteerd. Een grotere CCT met 1202 volwassen patiënten met schoon of schoon-gecontamineerde wonden vergeleek ook het postoperatief bedekken van deze wonden tot 24 uur postoperatief met het bedekt laten tot het verwijderen van de hechtingen (Chrintz 1989). Ook in deze studie werd geen significant verschil (RR 0,97; 95% BI 0,59 tot 1,60) in infectiekans aangetoond (Chrintz 1989).
Infectierisico – wanneer wonden na 24-48 uur onbedekt worden gelaten
Er is een samenvatting (DARE; Centre for Reviews and Dissemination) van een SR gevonden die een drietal klinische studies behelst, gepubliceerd tot 1999. In deze SR is de effectiviteit om infectie te voorkomen van het bedekt laten van de wond met verbandmateriaal tot 24-48 uur postoperatief onderzocht op primair gesloten wonden (Gonzalez Llinares 2002). Deze SR bestaat uit twee klinische studies (n=1263) en één case series (n=100), die volgens de auteurs? alle drie van lage methodologische kwaliteit zijn (Gonzalez Llinares 2002). In deze studies werd geen verschil in infecties gevonden tussen het wel of niet bedekken van de postoperatieve wonden.
Infectierisico – wanneer wonden na 48 uur onbedekt worden gelaten
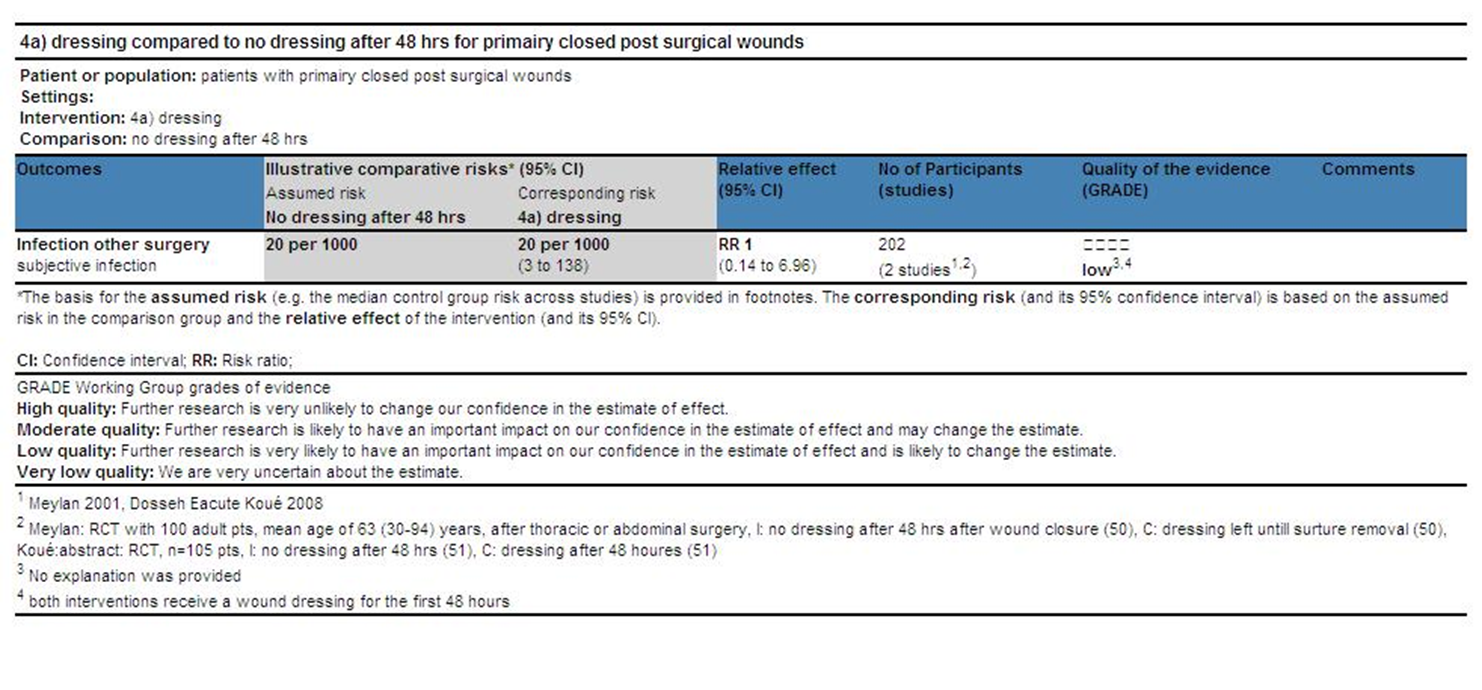
Tot slot zijn er aanvullend twee RCT’s gevonden die bij 202 volwassenen patiënten met primair gesloten schoon of schoon-gecontamineerde wonden het onbedekt laten na 48 uur vergeleken met een verband (Dosseh Eacute Koué 2008, Meylan 2001). De gepoolde resultaten van deze beide RCT’s lieten geen significant verschil (RR 1,0; 95% BI 0,14 tot 6,96) in het ontstaan van infectie zien tussen beide groepen (Dosseh Eacute Koué 2008, Meylan 2001).
Referenties
- Dumville JC, Walter CJ, Sharp CA, Page T. Dressings for the prevention of surgical site infection. Cochrane Database of Systemic Reviews 2011, Issue 7. Art. No.: CD003091. DOI: 10.1002/14651858.CD003091.pub2
- Law NH, Ellis H. Exposure of the wound - a safe economy in the NHS. Postgrad Med J 1987;63:2728
- Phan M, Van der Auwera P, Andry G, et al. Wound dressing in major head and neck cancer surgery: a prospective randomised study of gauze dressing vs sterile Vaseline ointment. European Journal of Surgical Oncology 1993;19:10-16.
- Merei JM, Jordan I. Pediatric clean surgery wounds: Is dressing necessary? J Pediatr Surg 2004;39:1871-1873
- Edwards RH, Killen DA. Comparison of two methods of management of clean surgical wounds; open vs closed postoperative wound care. JAMA 1967;201;137-138
- Chrintz H, Vibits H, Cordtz TO, et al. Need for surgical wound dressing. British Journal of Surgery 1989;76:204205.
- Gonzalez Llinares RM, Antolin Mugarza A, Salgado Larrea MV, et al. Efectividad del aposito en heridas quirurgicas limpias y limpias contaminadas a partir de las 24-48 h de la intervencion quirurgica. [Effectiveness of dressings in clean and clean-contaminated surgical wounds 24-48 hours after surgery] Enfermeria Clinica 2002;2:117-121
- Dosseh Eacute Koué D, Doleaglenou A, Fortey YK, Ayite AE. Randomized trial comparing dressing to no dressing of surgical wounds in a tropical setting. J Chir (Paris) 2008;145(2):143-146.
- Meylan G, Tschantz P. Pansement ou absence de pansement sur les plaies opératioires. Étude prospective comparative. Ann Chir 2001;126:459-462.
- Collins A. Does the postoperative dressing regime affect wound healing after hip or knee arthroplasty? Journal of Wound Care 2010;20(1):11-16.
- NICE 2008 Surgical site infection: prevention and treatment of surgical site infection. NICE Clinical guideline 74 (www.nice.org.uk/nicemedia/pdf/CG74NICEGuideline.pdf) 2008:86-90
Evidence tabellen
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 01-10-2013
Laatst geautoriseerd : 01-10-2013
Geplande herbeoordeling : 01-01-2017
Uiterlijk in 2017 bepaalt het bestuur van de Nederlandse Vereniging voor Heelkunde of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten. Momenteel wordt een beleidsdocument ontwikkeld ten aanzien van de verantwoordelijkheden en competenties van verpleegkundigen, die hoogstwaarschijnlijk in 2013 wordt gepubliceerd. Tegen die tijd zal hoofdstuk 6 (Organisatie van zorg) worden herzien op basis van het document ‘functiedifferentiatie in de wondzorg’.
De Nederlandse Vereniging voor Heelkunde is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
Initiatief
Afdeling Kwaliteit & Procesinnovatie, Academisch Medisch Centrum (AMC)
Mandaterende verenigingen/instanties
Nederlands Huisartsen Genootschap (NHG)
Nederlandse Vereniging van Dermatologie en Venereologie (NVDV)
Nederlandse Vereniging voor Plastische Chirurgie (NVPC)
Nederlandse Vereniging van Spoedeisende Hulp Artsen (NVSHA)
Nederlandse Vereniging Spoedeisende Hulp Verpleegkundigen (NVSHV)
Nederlandse Vereniging voor Heelkunde (NVvH)
Traumanet en Vaatchirurgie - Nederlandse Vereniging voor Heelkunde (NVvH)
Verenso, specialisten in ouderengeneeskunde
Verpleegkundigen & Verzorgenden Nederland (V&VN)
WCS Kenniscentrum Wondzorg
Zorgverzekeraars Nederland (ZN)
In samenwerking met
De vakverenigingen die alleen in de commentaarfase betrokken zijn en ondersteunende instanties, zoals voor de epidemiologische gegevens, en de Spoedeisende Hulp afdeling van het AMC voor de patiënteninventarisaties.
Met ondersteuning van
Orde van Medisch Specialisten
Financiering
Deze richtlijn is tot stand gekomen met financiële steun van de Nederlandse Vereniging van Heelkunde (SKMS) en ZonMw, in het kader van het programma ‘Spoedzorg’.
Doel en doelgroep
Doelstelling
Deze richtlijn biedt aanbevelingen om te komen tot een optimale behandeling voor patiënten met acute wonden (zie Bijlage 'Knelpuntenanalyse'). Voor de totstandkoming van de specifieke onderwerpen, zie kopje 'samenstelling werkgroep. Tevens zal aandacht worden besteed aan de materiële en personele kosten van wondzorg, waardoor zorginstanties en zorgverzekeraars weloverwogen keuzes kunnen maken (Guest 2005, Jones 2006).
Patiënten
De richtlijn geeft aanbevelingen voor de zorg voor kinderen en volwassen patiënten met een acute wond. Deze aanbevelingen gelden voor beide patiëntengroepen, tenzij nadrukkelijk volwassenen of kinderen worden genoemd.
Professionals
De richtlijn is bruikbaar voor alle eerste- en tweedelijns hulpverleners betrokken bij acute wondzorg. Dit zijn huisartsen en doktersassistenten of praktijkverpleegkundigen in de huisartspraktijk of op de huisartsenpost (HAP), ambulanceverpleegkundigen, SEH-artsen en -verpleegkundigen, specialisten ouderengeneeskunde en –verpleegkundigen, wondconsulenten, wondverpleegkundigen, thuiszorgverpleegkundigen, verzorgenden, verpleegkundig specialisten (VS) in eerste- en tweede lijn en physician assistants (PA) in de wondzorg, op de SEH of op de afdeling kindergeneeskunde, kinderartsen en kinderverpleegkundigen, anesthesiologen en artsen van één van de snijdende specialismen en dermatologen.
Afbakening
In deze richtlijn zullen we de behandeling van wonden met acute etiologie bespreken. Omdat alle acute wonden een zeker risico lopen om slecht te genezen, m.a.w. complexe wonden te worden, zullen er ook aanbevelingen worden gedaan voor acute wonden die een complicatie oplopen, bijv. tekenen vertonen van infectie of lekkage. Oncologische en brandwonden zullen echter niet in deze richtlijn worden opgenomen.
Uitkomstmaten
Bij het beoordelen van de literatuur heeft de werkgroep vooral gekeken naar studies waarbij gevalideerde patiëntgeoriënteerde uitkomstmaten werden gebruikt. Voor een overzicht van de gebruikte uitkomstmaten zie bijlage 2 'Uitkomstmaten'. Een uitzondering is het meten van wondinfectie, waar zowel subjectieve als objectieve uitkomstmaten zijn meegenomen. In geval van twijfel werd de voorkeur gegeven aan de klinische verdenking van een infectie, aangezien het beleid wordt aangepast op klinische verdenking ook al blijkt dit (nog) niet uit de diagnostiek (lab, kweek of microbiologie) (Kinnunen 2012). Ook surrogaat-uitkomstmaten, zoals het percentage genezen wondoppervlak, hebben we niet opgenomen in onze conclusies.
Samenstelling werkgroep
Kernwerkgroep
- Drs. F.E. Brölmann, arts, AMC (projectuitvoerder)
- Dr. D.T. Ubbink, arts & klinisch epidemioloog, AMC (projectleider)
- Dr. H. Vermeulen, verpleegkundige & klinisch epidemioloog, AMC (voorzitter werkgroep)
Expertgroep
- P.E. Broos- van Mourik, gespecialiseerd wondverpleegkundige, Verpleegkundigen & Verzorgenden Nederland
- Dr. P.M.N.Y.H. Go, chirurg, Nederlandse Vereniging voor Heelkunde
- Mw. E.S. de Haan, spoedeisende hulp verpleegkundige, Nederlandse Vereniging van Spoedeisende Hulp Verpleegkundigen
- Drs. M.W.F van Leen, specialist ouderengeneeskunde, Verenso
- Dhr. J.W. Lokker, zorgverzekeraar, Zorgverzekeraars Nederland
- Dr. C.M. Mouës-Vink, plastisch chirurg, Nederlandse Vereniging voor Plastische Chirurgie
- Drs. K. Munte, dermatoloog, Nederlandse Vereniging van Dermatologie en Venereologie
- Dhr. P. Quataert, gespecialiseerd wondverpleegkundige / voorzitter Verpleegkundigen & Verzorgenden Nederland Wondconsulenten
- Drs. K. Reiding, huisarts, Nederlands Huisartsen Genootschap
- Drs. E.R. Schinkel, huisarts, Nederlands Huisartsen Genootschap
- Mw. K.C. Timm, verpleegkundig specialist intensieve zorg, WCS Kenniscentrum Wondzorg
- Drs. M. Verhagen, spoedeisende hulp arts i.o., Nederlandse Vereniging van Spoedeisende Hulp Artsen
- Dr. M.J.T. Visser, vaatchirurg, Nederlandse Vereniging voor Heelkunde
Met ondersteuning van:
- Ir. T.A. van Barneveld, klinisch epidemioloog, Orde van Medisch Specialisten, Utrecht
Voor het ontwikkelen van de richtlijn werd eind 2011 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van relevante specialismen die te maken hebben met de behandeling van acute wonden. Met deze multidisciplinaire benadering is een breed draagvlak binnen het professionele veld van de wondzorg gecreëerd. Daarnaast weerspiegelt deze brede afvaardiging de verschillende invalshoeken bij knelpunten ten aanzien van de acute wondzorg. Bij het samenstellen van de werkgroep is zo veel mogelijk rekening gehouden met de academische achtergrond en locatie van de werkzaamheden. De werkgroepleden zijn gemandateerd door hun beroepsvereniging of kenniscentrum (WCS), of op participeren op persoonlijke titel (ES). De werkgroepleden zijn gezamenlijk verantwoordelijk voor de integrale tekst van deze richtlijn. Een aantal beroepsverenigingen heeft aangegeven niet direct te participeren in de werkgroep maar wel in de commentaarfase, namelijk: de Vereniging voor Huisartsenposten Nederland (VHN), Nederlandse Vereniging voor Traumatologie (NVT), Nederlandse Vereniging voor Kindergeneeskunde (NVK) en de Nederlandse Vereniging voor Anesthesiologie (NVA).
Belangenverklaringen
Alle werkgroepleden hebben een belangenverklaring getekend. Een overzicht is in onderstaande tabel terug te vinden. De originele belangenverklaringen zijn op te vragen bij de kernwerkgroep.
|
Werkgroepleden |
Beroepsvereniging |
Verklaring* |
|
Drs. P.E. Broos- van Mourik |
V&VN |
Getekend |
|
Dr. P.M.N.Y.H. Go |
NVvH |
Getekend |
|
Mw. E.S. de Haan |
NVSHV |
Getekend |
|
Drs. M.W.F van Leen |
Verenso |
Getekend |
|
Dhr. J.W. Lokker |
ZN |
Getekend |
|
Dr. C.M. Mouës-Vink |
NVPC |
Getekend |
|
Drs. K. Munte |
NVDV |
Getekend |
|
Dhr. P. Quataert |
V&VN |
Getekend |
|
Drs. K. Reiding |
NHG |
Getekend |
|
Drs. E.R. Schinkel |
Op persoonlijke titel |
Getekend |
|
Mw. K.C. Timm |
WCS |
Getekend |
|
Drs. M. Verhagen |
NVSHA |
Getekend |
|
Dr. M.J.T. Visser |
NVvH |
Getekend |
|
Drs. F.E. Brölmann |
AMC; Kernwerkgroep |
Getekend |
|
Dr. D.T. Ubbink |
AMC; Kernwerkgroep |
Getekend |
|
Dr. H. Vermeulen |
AMC; Kernwerkgroep |
Getekend |
Inbreng patiëntenperspectief
Er bestaat geen patiëntenvereniging voor patiënten met (acute) wonden zoals in deze richtlijn beschreven. Ook in de literatuur wordt weinig gevonden over de ervaring van patiënten met acute wonden. Om toch het perspectief van patiënten te kunnen meenemen, zijn er telefonische interviews (n=50) en schriftelijke enquêtes (n=50) afgenomen. De resultaten uit deze inventarisatiestudie zijn beschreven bij de overige overwegingen. Zie onderstaand voor de inventarisatie.
Inventarisatiestudie
Op de SEH en HAP van het Academisch Medisch Centrum Amsterdam is in 2013 een onderzoek uitgevoerd bij 50 patiënten die daar kwamen voor de behandeling van hun wond. De vraagstelling betrof de ervaringen en tevredenheid van deze patiënten m.b.t. de acute wondzorg die zij daar ontvingen.
De 50 patiënten (of de ouders van kleine kinderen) werden direct na de behandeling gevraagd een vragenlijst in te vullen. Zij hadden een leeftijd variërend van 2 tot 86 jaar en 36 van hen was man. Zes procent van de wonden werd niet gereinigd. De overige werden gereinigd met chloorhexidine of water. Twee derde van alle wonden werd gesloten. Dit werd gedaan m.b.v. Steri-strips® (34%), hechtingen (22%), huidlijm (22%), of een combinatie van deze (22%). Ruim één derde (36%) van de gesloten wonden werd niet verder verbonden.
De behandelde patiënten gaven de behandeling in zijn totaliteit gemiddeld het rapportcijfer 8,2. De hygiëne tijdens de behandeling, de snelheid en kwaliteit ervan, de pijnbestrijding en de informatievoorziening vonden zij belangrijke onderdelen van de zorg.
De helft van alle patiënten vond dat de 3 fases in de wondbehandeling (reinigen, sluiten en verbinden) pijnloos zouden moeten zijn. Na de behandeling vond 23% de reiniging het meest pijnlijk, 10% de wondsluiting en 10% het verbinden van de wond.
Verder gaven 10 patiënten (20%) aan geen informatie te hebben ontvangen van de zorgverlener(s) over de verzorging van de wond na vertrek uit de SEH of HAP, in het bijzonder betreffende het opnieuw verbinden en nat mogen worden van de wond en wat te doen bij (wond)problemen. Vrijwel alle patiënten (95%) die wel waren geïnformeerd, waren hierover (zeer) tevreden.
De meerderheid van de patiënten vond het belangrijk dat verbandmaterialen eenvoudig in het gebruik waren en dat zij of een naaste in staat moesten zijn dit zelf aan te brengen.
Concluderend vinden patiënten in dit onderzoek het belangrijk dat zorgverleners hygiënisch werken, zorgen voor een pijnloze wondreiniging en -behandeling en voldoende informatie geven over de wondzorg daarna.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is geprobeerd rekening te houden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Gegevens van de inventarisatie van patiëntenervaringen zijn samengevat onder het kopje inbreng patientenperspectief.
In de commentaarfase zijn de volgende beroepsverenigingen betrokken: Nederlandse Vereniging van Anesthesiologie, Nederlandse Vereniging voor Kindergeneeskunde, Nederlandse Vereniging van Traumatologie, Nederlandse Orthopaedische Vereniging, Verpleegkundigen en Verzorgenden Nederland – dermatologie en de Nederlandse Organisatie Voor Wondprofessionals (NOVW).
De richtlijn wordt verspreid onder alle relevante beroepsgroepen en verenigingen. Ook wordt de samenvatting van de richtlijn ter publicatie aangeboden aan het NTvG, WCS, NTG, NHG, NVvH.
Mogelijke vervolginitiatieven
Een ‘app’ voor of toegang tot de richtlijn op smartphones zou ontwikkeld kunnen worden. De definitieve richtlijn is te downloaden via de websites van verschillende beroepsverenigingen. Daarnaast zullen alle relevante beroepsgroepen en ziekenhuizen geïnformeerd worden over de richtlijn.
De bruikbaarheid van de richtlijn kan getoetst worden aan de hand van een praktijktest in het Academisch Medisch Centrum Amsterdam, St. Antonius ziekenhuis Nieuwegein, Huisartsenposten, West Fries Gasthuis Hoorn en huisartsenpraktijken. Gedurende vier weken zouden zorgverleners met de richtlijn kunnen werken. Na deze periode beoordeelden de medewerkers de bruikbaarheid aan de hand van een digitale vragenlijst. Hierbij staan de volgende vragen centraal:
- In hoeverre beoordelen zorgverleners de richtlijn als helder, bruikbaar en ondersteunend bij de acute wondbehandeling voor kinderen en volwassenen?
- In hoeverre verbetert de richtlijn de afstemming van deze wondzorg in de keten?
- Welke factoren vergemakkelijken of bemoeilijken het gebruik van de richtlijn in de praktijk?
Daarnaast kan de richtlijn worden aangeboden aan inhoudsdeskundigen en professionals die in de wondzorg(keten) verantwoordelijk zijn voor beleid en implementatie.
De kernaanbevelingen zouden in de toekomst als indicatoren gebruikt kunnen worden om de adherentie aan, en kwantificering van de opgestelde aanbevelingen te handhaven.
Werkwijze
Deze evidence-based, multidisciplinaire richtlijn ”Wondzorg” beperkt zich tot de knelpunten in de ketenzorg die de werkgroep heeft gekozen bij de behandeling van wonden met acute etiologie. Deze richtlijn is tot stand gekomen volgens de evidence-based richtlijnontwikkeling (EBRO) methodiek. In een toekomstige update van deze richtlijn dient aandacht te worden besteed aan overige of nieuwe knelpunten en mogelijke indicatoren voor de mate waarin deze richtlijn wordt nageleefd.
Medische besluitvorming dient altijd gebaseerd te zijn op het beschikbare bewijsmateriaal, de expertise van de behandelaar, de lokale voorzieningen en omstandigheden en de voorkeuren van de patiënt. De behandelkeuzes en procedures met betrekking tot de individuele patiënt berusten op volwaardige communicatie tussen patiënt, behandelaar en andere betrokken zorgverleners.
Werkwijze
De werkgroep bestond uit een kerngroep (DU, FB, en HV) en een expertgroep. De kerngroep was verantwoordelijk voor de literatuurstudies en het opstellen en redigeren van de richtlijn. De expertgroep leverde inhoudelijk expertise. De kern- en expertgroep zijn samen verantwoordelijk voor de knelpuntenanalyse en het vaststellen van de uitgangsvragen (zie Bijlage 'Knelpuntenanalyse'). Ook hebben zij de uiteindelijke aanbevelingen geformuleerd. Tot slot werd procesmatige ondersteuning geboden vanuit de Orde van Medische Specialisten (TvB). Er zijn geen voor deze richtlijn relevante relaties van de werkgroepleden met commerciële instellingen gemeld.
De knelpunten zijn geïnventariseerd op basis van de literatuur en kennis uit het veld door focusgroepen, interviews en overleg met de expertgroep (voor een overzicht van de expertgroep zie kopje 'samenstelling werkgroep'). Ook zijn patiënten uit een multicenter RCT over de behandeling van donorsites gevraagd naar knelpunten en is een inventarisatiestudie op de SEH-afdeling van het AMC verricht. De zo samengestelde lijst van knelpunten is aan de expertgroep voorgelegd voor een top 9 prioritering. Daarop zijn 7 conceptuitgangsvragen opgesteld, die bij de tweede vergadering door de werkgroep definitief verkozen en geformuleerd zijn. Voor de ontwikkeling van de richtlijn zijn de principes van de Evidence-Based Richtlijn Ontwikkeling (EBRO) als leidraad gebruikt en zijn de criteria van het Appraisal of Guidelines Research & Evaluation (AGREE II)-instrument gevolgd (The AGREE next steps consortium 2009).
Strategie voor zoeken naar literatuur
Er werd eerst gezocht naar relevante (inter)nationale richtlijnen op de volgende sites:
- NICE, SIGN, GUIDELINE, GIN, TRIPDATABAS
- Artsennet, Kwaliteitskoepel, Diliguide
Vervolgens werd in MEDLINE, EMBASE, CINAHL en de Cochrane Library Database gezocht naar alle systematische reviews (SR) over acute wondzorg, die daarna werden ingedeeld in de medisch inhoudelijke uitgangsvragen. Aanvullend werd er handmatig gezocht naar studies aan de hand van de literatuurlijsten van de opgevraagde artikelen. In eerste instantie werd er gezocht naar SR's van gerandomiseerde klinische onderzoeken (RCT’s). Bij afwezigheid van SR’s werd gezocht naar RCT's in de Cochrane Library Database. De gebruikte zoektermen en het inclusie-stroomdiagram staan onder het kopje 'zoekverantwoording'.
Beoordeling van de studies
De selectiecriteria zijn vooraf door de werkgroep opgesteld en worden hieronder beschreven. De selectie van de artikelen is door de projectuitvoerder (F. Brölmann (FB)) uitgevoerd en onafhankelijk van elkaar getoetst door twee collegae (D. Ubbink (DU) en A. Eskes (AE)). Er werd met DU in 196 van de 200 artikelen (98%) overeenstemming gevonden en met AE in 194 van de 200 (96%) artikelen. De inter-beoordelaarsbetrouwbaarheid (Cohen’s kappa) loopt van 0,69 tot 0,81 (m.a.w. goed tot bijna perfect). Na selectie en beoordeling van de methodologische kwaliteit werd aan elk geselecteerd artikel de mate van bewijskracht toegekend (zie Figuur 1). Hiervoor is gebruik gemaakt van een graderingsysteem (Grading of Recommendations Assessment, Development and Evaluation; http://www.gradeworkinggroup.org/) (Guyatt 2008). Dit systeem geeft het vermoeden op bias weer dat inherent is aan de verschillende studiedesigns.
Inclusie
- Volwassenen mannen en vrouwen en/of kinderen, van alle leeftijden en alle etnische groepen
- Wonden met acute etiologie (chirurgische wonden, primair en secundair gesloten en traumatische wonden (schaafwonden, bijt-, snij-, of steekverwondingen, laceraties, skin tears)
- SR’s, RCT’s, gecontroleerde onderzoeken, vergelijkende onderzoeken en prospectieve niet-vergelijkende onderzoeken*
- Studies hebben een duidelijke onderzoeksvraag waarbij in- & exclusiecriteria zijn beschreven en die de door ons opgestelde uitkomstmaten in de resultaten beschrijven
- Talen: Europese talen
- Vanaf 1966 tot heden
Exclusie
- Chronische wonden: veneuze of arteriële ulcera, oncologische wonden, diabetische voet, decubituswonden
- Brandwonden/blaren
- Studies met minder dan 10 patiënten (voor alle studiedesigns)
* Volgens de gradering van evidence (piramide) beginnen we bovenaan bij de guidelines en SR’s en dan stapsgewijs (i.o.m. de werkgroepleden) afzakkend naar vergelijkende of cohortstudies.
Richtlijnontwikkeling
De gebruikte methodiek voor richtlijnontwikkeling verhoogt de transparantie van de totstandkoming van de aanbevelingen in deze richtlijn. Wanneer er naar productgroepen wordt gerefereerd, hebben we in de evidencetabellen de specifieke producten en hun concentratie beschreven. Wij realiseren ons dat er dan nog grote verschillen bestaan binnen de verschillende productgroepen, bijvoorbeeld binnen de honingproducten.
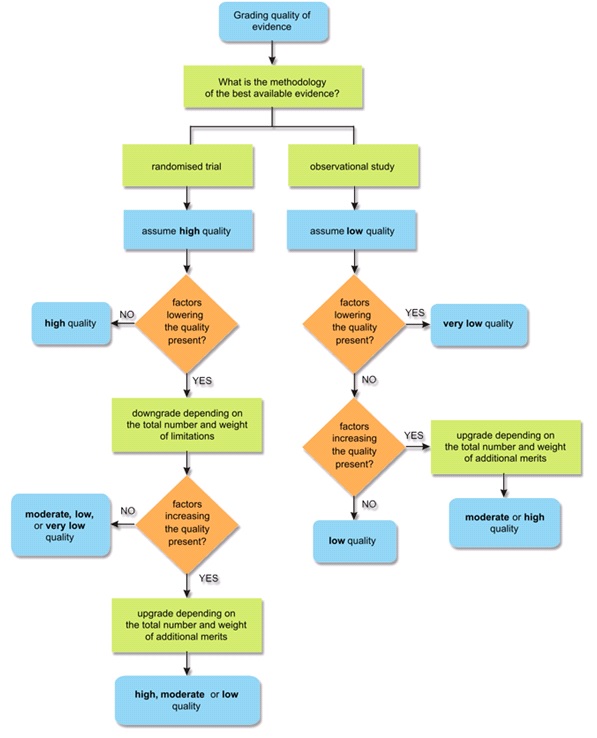
Figuur 1. Bewijskracht volgens GRADE (Guyatt 2008)
Zoekverantwoording
Zoekacties zijn opvraagbaar. Neem hiervoor contact op met de Richtlijnendatabase.
